
風疹
| 風疹 | |
|---|---|
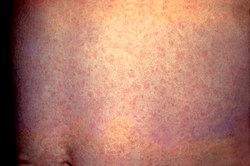 風疹患者の紅斑
| |
| 分類および外部参照情報 | |
| 診療科・ 学術分野 |
感染症内科学, 新生児学 |
| ICD-10 | B06 |
| ICD-9-CM | 056 |
| DiseasesDB | 11719 |
| MedlinePlus | 001574 |
| eMedicine | emerg/388 |
| Patient UK | 風疹 |
| MeSH | D012409 |
| GeneReviews | |
風疹(ふうしん、英: Rubella)とは、ウイルス感染症の一種で、風疹ウイルスによる急性熱性発疹性感染症。一般に日本では「三日はしか」「三日ばしか」としても知られ、英語では「German measles(ドイツはしか)」とも呼ばれている。日本では「風しん」(「疹」が常用漢字に含まれていないため)として、感染症法に基づく五類感染症に指定して届出の対象としている。
伝染力は、水痘(水疱瘡)、麻疹(はしか)、ノロウイルス感染症よりは弱いが、インフルエンザより強い。日本ではワクチン接種を受けていない成人男性の患者が多い。効果的な治療法は無く、症状に応じた対症療法が行われる。発症防止策はワクチンによる予防接種のみで、妊娠初期に妊婦が感染した場合の先天性風疹症候群が問題となる。
疫学
本疾病は罹患歴があると再罹患しないとはされるが、経年により抗体価が低下している場合や、がん治療などで免疫力が低下した場合など、まれに再発することがある。日本では、かつて5 - 9年ごと(1976、1982、1987、1992年)に大流行があったが、男女幼児が定期接種の対象となって以降は、大きな流行は発生していなかったが、2012年 - 2013年、2018年 - にかけて、成人男性のワクチン未接種者を中心に、風疹の大流行が発生した。2013年流行後に大阪府で行われた調査によれば、妊娠適齢期の20 - 30代女性の20 - 30 %が感染を防御できる十分な抗体を保有しておらず、潜在的に先天性風疹症候群が発生しやすい状況にあると報告されている。
原因
ウイルスは、感染者の咽頭から排出される体液に含まれ、飛沫感染または直接接触感染する。インフルエンザウイルスよりも小さく、手洗い・うがい・マスクの着用では、感染防止ができない。伝染期間は発疹の発症前1週間から発疹出現後4日間。トガウイルス科ルビウイルス属、直径50〜70nmの一本鎖RNAウイルス。正十二面体のカプシド構造を有する。
症状
臨床症状
特徴的な症状は、「発熱」「発疹」「リンパ節腫脹」で有るが、臨床症状だけで風疹と診断することは困難。
成人の臨床症状は、麻疹に似る。無症候例は、30 - 50%とされている。また、小児より重症化しやすいとの報告がある。
- 潜伏期間は2 - 3週間程度。
- 初期症状(発疹の1 - 5日前)は微熱、頭痛、倦怠感、鼻水、せき、痛みのないバラ色の口蓋斑点(典型的な3症状である紅色斑丘疹、発熱、頸部リンパ節腫脹が現れない場合、溶血性レンサ球菌による発疹、伝染性紅斑などとの鑑別を行う必要がある)。成人発症者では、90%以上にリンパ節腫脹。
- 顔、耳後部から、赤く癒合性のない点状の紅斑(発疹)が全身に広がり、多くは3 - 5日程度で消える(20 - 25%は発疹が出現しない)。
- 小児発症者の約25 - 50%に、38 - 39℃前後の発熱が3日間程度続く。成人発症者では、5日間程度の発熱。
- 耳介後部、後頭部、頚部のリンパ節の腫れ。発疹出現5 - 10日前から数週間にわたりみられる。
- 眼球結膜の軽度充血や、肝機能障害が見られる場合がある。
- 小児では咽頭炎のみがみられたり、無症候性感染(不顕感染)であることも多い。
- 発疹の色素沈着
血液検査
- 白血球減少、血小板減少
- 血液中風疹IgM抗体検出
診断
- 臨床診断は不正確なことが多い。
- 発疹出現から28日以内の血液中風疹IgM特異抗体検出が確定診断になる。ペア血清を用いて、CF、HI試験、ELISA法などで4倍以上の上昇で診断する。PCR法、ウイルス培養は一般的ではない。
- 急性期の咽頭ぬぐい液、血液、尿からRT-PCR法、リアルタイムRT-PCR法などの方法で病原体の遺伝子を検出する。早期診断に有用であるが、実施可能な機関は少ない。
鑑別診断
麻疹(はしか)、デング熱、突発性発疹、コクサッキー・エコー・アデノウイルス感染、伝染性紅斑、猩紅熱等
合併症
妊婦の妊娠初期の感染は胎児に先天性風疹症候群を引き起こす。また関節炎、血小板減少性紫斑病(1/3,000 - 5,000人)を合併する可能性があるほか、急性脳炎を起こす(1/4,000 - 6,000人)ことがあり、極めてまれに重篤な状態に陥る。
先天性風疹症候群

妊娠10週までに妊婦が風疹ウイルスに初感染すると、90%の胎児に様々な影響を及ぼす。この先天性風疹症候群(congenital rubella syndrome:CRS)の典型的な三大症状は、心奇形・難聴・白内障である。11 - 16週までの感染では10 - 20%に発生する。妊娠20週以降の感染で発生することはまれとされる。
診断は、新生児血清IgM特異抗体検出で確定診断可能。エコー下穿刺液によるPCR法で胎内診断も可能である。しかし、先天性風疹症候群を容易に再現できる動物モデルが存在していないため、発症機序は解明されていない。
1941年にグレッグによって、新生児に白内障や心奇形が発生したと初めて報告された。成人でも30 - 50%程度の無症状感染者があるので、母親が無症状であってもCRSは発生し得る。また、出生前に感染した乳児は、出生後数ヶ月感染力を持ち続けるとされている。
先天性症状
注意点
妊娠21週以降の感染であればCRSのリスクは低く、通常は妊娠が継続される。
治療
特異的な治療法はなく、症状を緩和させる対症療法のみ。発熱・関節炎に対しては、解熱鎮痛剤が用いられる。
ワクチン接種による予防
風疹は、ワクチンで予防可能な感染症で予防接種が唯一の予防法である。幼小児期に予防接種が行われている。世界では、MMRワクチンに含まれた形で2回接種を行っている。なお、生ワクチンの効果は完璧なものではなく、2013年春に島根県の保育園で風疹ワクチンを接種した園児の集団感染が起きた事例が報告されている。だがワクチン接種は、流行防止に唯一の予防法に変わりなく、引き続き予防接種の強力な推進が必要である。
妊娠可能年齢の女性で、風疹抗体が無い場合や抗体価が低い場合、ワクチン接種は先天性風疹症候群を予防する観点からも強く推奨されているが、妊娠中のワクチン接種は避ける。女性はワクチン接種後2ヶ月間の避妊が必要。2006年4月以降、新規にワクチンを接種する1歳以上2歳未満の幼児からはMRワクチンを接種することとなった。授乳中の母親がワクチン接種を受けた場合、母乳を飲んでいる赤ちゃんに、ウイルスが感染し赤い発疹が出ることがあるが、重い合併症は起こさない。
世界保健機関の取り組み
世界保健機関(WHO)はワクチン予防可能疾患の制御に取り組んでおり、風疹の排除を「良く機能したサーベイランス制度の下で,、ある地域において12カ月以上にわたって土着の風疹ウイルスによる伝播が認められず、その伝播に伴った先天性風疹症候群(CRS)の発生が認められないこと」と定義している。6つのWHO地域ごとの風疹ワクチン接種率には大きな開きがある。
- アメリカ地域
- アメリカ地域では加盟国の全35カ国で風疹含有ワクチン(RCVs)が予防接種スケジュールに導入されている。2009年に風疹排除状態となり、2015年4月に風疹およびCRSの排除達成が宣言された。アメリカ地域での2014年の対象年齢群における風疹ワクチン接種率は92%だった(WHO, WER 90: 617-632, 2015)。なお、アメリカ合衆国では、風疹を含む指定の予防接種の接種記録が確認できない場合は、永住権が取得できない。
- ヨーロッパ地域
- ヨーロッパ地域では加盟国の全53カ国で風疹含有ワクチン(RCVs)が予防接種スケジュールに導入されている。ヨーロッパ地域での2014年の対象年齢群における風疹ワクチン接種率は94%だった(WHO, WER 90: 617-632, 2015)。
- 東地中海地域
- 東地中海地域では2019年末現在で5カ国で風疹含有ワクチン(RCVs)が導入されていない。東地中海地域での2014年の対象年齢群における風疹ワクチン接種率は42%だった(WHO, WER 90: 617-632, 2015)。
- 南東アジア地域
- 南東アジア地域では加盟国の全11カ国で風疹含有ワクチン(RCVs)が導入されている。南東アジア地域での2014年の対象年齢群における風疹ワクチン接種率は12%だった(WHO, WER 90: 617-632, 2015)。
- アフリカ地域
- アフリカ地域では2019年末現在で16カ国で風疹含有ワクチン(RCVs)が導入されていない。アフリカ地域での2014年の対象年齢群における風疹ワクチン接種率は10%だった(WHO, WER 90: 617-632, 2015)。
- 西太平洋地域
- 西太平洋地域では日本など加盟する37の国と地域すべてで風疹含有ワクチン(RCVs)の定期接種が導入されている。西太平洋地域での2014年の対象年齢群における風疹ワクチン接種率は91%だった(WHO, WER 90: 617-632, 2015)。
日本でのワクチン接種
日本での風疹ワクチンの接種は当初、女性のみが対象とされていた。1994年より男性もその対象となったものの、接種率の低い成人男性を中心に風疹の流行が繰り返されている。男性が対象に含まれた際には併せて対象年齢が満1歳以上7歳半未満に変更されたのだが、中学生に対する接種は経過措置として継続された。しかしこのとき、それまでの集団接種から個別接種へと変更されたこと、またMMRワクチン接種による重度健康被害の多発により予防接種の安全性に懸念が持たれ、接種率が低迷した時期が存在したためである。
このため、妊娠を希望する女性や配偶者などの同居者を対象に、地方自治体独自に抗体検査やワクチン接種費用の助成が一部で行われるようになり、さらに2019年度から3年間の時限措置として、ワクチンの集団予防接種を受ける機会のなかった1962年(昭和37年)4月2日から1979年(昭和54年)4月1日までの間に生まれた男性を、公費による無料抗体検査、予防接種(第5期)の対象者として追加した。
- 本則接種
- 1977年(昭和52年)4月1日に、女子中学生を対象に風疹単価ワクチンの集団接種が開始された。
- この世代の男子中学生は、ワクチン接種の対象外で抗体保有率が少ないことから、上記の第5期予防接種の対象者となった。
- 1994年(平成6年)からは、満1歳〜7歳半(生後12か月から90か月未満の年齢の男女)および中学生男女の年齢層に対し、個別接種で風疹の単価ワクチンの接種が開始された。
- 2006年(平成18年)からは、MRワクチンとして満1歳(第1期)及び就学前年(第2期)への麻疹風疹混合ワクチン接種を開始(2回接種法)
- 麻疹の定期予防接種のワクチンとしてのとして麻疹・風疹・おたふくかぜ混合ワクチン(MMRワクチン)接種
- 1988年-1993年の間は麻疹の定期予防接種のワクチンとして麻疹・風疹・おたふくかぜ混合ワクチン(MMRワクチン)の選択も可能であった。男子に対する風疹の予防接種が可能になったのはこの時からである。
- 経過措置
- 1995年-2003年迄の間、中学生男女に対し風疹の個別接種を実施
- 2001年-2003年9月末の間、1979年4月〜1987年生まれの男女に対し風疹の個別接種を実施
- 2008年-2013年3月末の間、中学1年生(第3期)、高校3年生(第4期)に相当する年齢層に定期接種として2回目の麻疹風疹混合ワクチンの個別接種を公費で実施
- 2回接種の実施
- 麻疹の定期予防接種にMMRワクチンを使用した場合、この接種はあくまでも麻疹予防接種として行われたため、中学生になった際にMMRとは別に風疹の接種が可能であった。この対象は1981年生まれから1989年生まれである。
- 1990年生まれ以降は、MRワクチンを使用した2回接種法に移行した。
- 予防接種していない世代
- ワクチン接種が見込めない世代は、以下の通りである。母子健康手帳がある場合は、確認すること。
- 1979年(昭和54年)4月1日以前に生まれた男性。
- 1962年(昭和37年)4月1日以前に生まれた女性。
- 制度切替の時期にあたる、1979年(昭和54年)-1987年(昭和63年)生まれの男女。
- MMRワクチンの接種時期にあたる1985年(昭和60年)-1995年(平成7年)生まれの男女(MMRワクチンによる健康被害の多発による接種控え)
- 1990年(平成2年)-1994年(平成6年)生まれは、第4期の接種対象の年齢層であり、1995年(平成7年)生まれは、上記の第3期の接種対象の年齢層である。
上述のように、公的なワクチンの接種がなかった1962年(昭和37年)4月2日から1979年(昭和54年)4月1日までの間に生まれた男性を公費による無料抗体検査、予防接種の対象者として追加した。初年度の2019年度は1972年(昭和47年)4月2日から1979年(昭和54年)4月1日までの間に生まれた男性に対し、居住自治体から検査を受けられるクーポン券が発送されているが、1962年4月2日から1972年4月1日生まれの男性については、市区町村役場に連絡すればクーポン券を発送(発行)してもらえる(例外的に1962年4月2日から1972年4月1日生まれの男性を含む対象者全員にクーポン券を発送した自治体もある)。抗体検査の結果、抗体が弱い場合はMRワクチン接種を無料で受けられる。クーポン券発行手続きなどの詳細については居住自治体に確認されたい。
イタリアでのワクチン接種
イタリアでは2017年の麻疹の流行を受け、国立の保育園や小学校に入る6歳以下の子どもを対象として12種のワクチン(ポリオ、ジフテリア、破傷風、B型肝炎、ヘモフィルス・インフルエンザb型菌、B型髄膜炎、C型髄膜炎、麻疹、風疹、流行性耳下腺炎、百日咳、水痘)の予防接種が義務化された。
歴史
前近代
英語のrubellaは、ラテン語で赤みがかったという意味である。西洋では古くは麻疹や猩紅熱の一種と考えられ、第三病(third disease)と呼ばれた。
一方、日本では鎌倉・室町時代に「三日病」という病が流行していたことが『吾妻鏡』『多聞院日記』などに記録されている。富士川游は『日本疾病史』の風疹の項でこの三日病について取り上げているが、これは現在のインフルエンザに相当するのではないかという説もある。「風疹」「三日はしか」という語は江戸時代の多紀元堅の『時還読我書』に見られ、これは現在の風疹を指すと考えられている。
近現代
西洋医学においては、風疹は18世紀半ばに初めて記述された。Friedrich Hoffmann は1740年に初めて風疹の臨床記述を行い、1752年に de Bergen、1758年に Orlow によって確認された。
1814年、George de Maton はこの疾病が麻疹とも猩紅熱とも異なることを示唆した。これらの医師はすべてドイツ人であったので、この疾病は「ドイツはしか」という一般名で知られるようになった。イギリスの王立砲兵連隊の外科医であった Henry Veale は、インドでの風疹のアウトブレイクについて記述しし、1866年に現在の英語の正式名称 “rubella” (ラテン語の「小さな赤」に由来する) という語を造り出した。
風疹が独立した疾患として公式に認められたのは、1881年にロンドンで開かれた医学の国際会議 (International Congress of Medicine) においてであった。1914年 Alfred Fabian Hess はサルを用いた研究に基づいて、風疹がウイルスによって引き起こされるという理論を立てた。1938年、弘好文と田坂重元は急性患者の鼻腔洗浄液の濾過物を用いて子供に疾患を伝染させることで、これを実証した。
1940年、オーストラリアで風疹の広範な流行が起こった。その後、眼科医 Norman McAllister Gregg は新生児の先天性白内障の78の症例のうち、68の症例で母親が妊娠初期に風疹に罹患していたことを発見した。Gregg は1941年「母親のドイツはしか後の先天性白内障」(Congenital Cataract Following German Measles in the Mother) という報告書を公表した。彼は現在では先天性風疹症候群として知られているさまざまな問題について記述を行い、母親の感染が妊娠の初期であるほど、その害が大きくなることに気づいた。当時はまだワクチンが存在しなかったので、いくつかの人気雑誌は、感染した子供から他の子供(特に女児)へ病気を伝染させる「風疹パーティー」のアイデアを売り出した。これは、小児期に終生免疫を獲得することで妊娠時の感染を防ぐことを目的としたものだった。風疹ウイルスは1962年に、医師 Paul Douglas Parkman のグループとトーマス・ハックル・ウェーラーのグループによって独立に、培養組織から単離された。
1962年から1965年にかけて風疹のパンデミックが発生し、ヨーロッパからアメリカ合衆国へ拡散した。1964年から1965年の間に、アメリカ合衆国で風疹は1,250万件発生したと推定される。そしてその結果11,000件の流産または妊娠中絶と20,000件の先天性風疹症候群が発生した。これらのうち、2,100件で新生児死亡、12,000件で聴覚障害、3,580件で視覚障害、1,800件で知的障害が見られた。先天性風疹症候群の影響は、ニューヨークの全出生の1%にまで及んだ。
1969年に、弱毒化ウイルスワクチンが認可された。1970年代の初頭に、麻疹、流行性耳下腺炎(おたふく風邪)、風疹の3種の弱毒化ウイルスを含むMMRワクチンが開発された。2006年までに、アメリカ大陸での確認症例は年に3000件を下回った。しかしながら、2007年のアルゼンチン、ブラジル、チリでのアウトブレイクによって、その年は13,000件にまで跳ね上がった。
2014年1月22日に、世界保健機関 (WHO) と汎アメリカ保健機関 (PAHO) は、コロンビアを国内で風疹が消滅したラテンアメリカで最初の国家として認定して宣言した。そして2015年4月29日に、アメリカ大陸はこの病気が公式に根絶された最初のWHOの地域区分となった。アメリカ大陸で最後の非輸入症例は2009年にアルゼンチンとブラジルで起こったものである。PAHOのディレクターは「風疹との闘いには15年以上かかったが、これが汎アメリカにおける公衆衛生の21世紀で最も重要な成果の1つとなると私は信じている」と述べた。この宣言は1億6500万件の健康記録の確認の後に行われ、最近の症例はすべて既知の輸入株によって引き起こされたものであることが遺伝学的に確認されている。
風疹は、世界のいくつかの地域ではありふれた感染症であり、宣言に参加したアメリカ疾病予防管理センターグローバル予防接種部門で、風疹のチームを率いる Susan E. Reef によると、風疹が2020年までに世界から根絶される見込みはない。風疹は、天然痘、ポリオに続いて、ワクチンによって西半球から消滅した3番目の疾病となったが、日本を含む他の地域ではワクチン接種の不徹底で、未だ流行が繰り返されている。
日本での流行
日本では、5年おきに風疹の流行があり、2004年(平成16年)に推計患者数約4万人の流行があり、2005年(平成17年)以降は急速に患者が減少していたが、2011年(平成23年)にアジアで大規模な風疹流行が発生し、帰国後に風疹を発症する成人男性と職場での集団発生が散発的にみられ、2010年度の報告数は87件、2011年度の風疹の届出数は378件と増加し、2012年の年間報告数は2,368件、2013年から2014年には報告患者数 14,000件を超えたが、2014年8月頃に流行は終息した。
2012年以降の流行は、男女で流行の傾向が異なる。
- 男性は30歳代をピークに、ワクチン接種機会の無かった20歳以上50歳未満の年齢層に流行が拡大している。
- 女性は男性に比べ感染者総数が1⁄4であり、23歳〜24歳をピークに、18歳以上30歳以下に流行している。
2012-2013年
2012年(平成24年)に、231件の風疹ウイルスの分離・検出が報告された。遺伝子型の判別まで実施された151件では、2B型が124件、1E型が26件、1a型が1件であった。
2013年(平成25年)7月現在、さらに東京都・大阪府を中心に都市部で大流行した。2013年(平成25年)4月、神奈川県で、神奈川県知事黒岩祐治が風疹流行により非常事態を宣言、5月13日、大阪府が風疹流行緊急事態宣言。未だアジアで流行中のため、日本で流行が来年も続く可能性が高く、患者が減少傾向にない。最終的に14,344人の感染が報告された。
流行から2014年(平成26年)10月時点で、先天性風疹症候群による障害を負った乳児は日本全国で計45人。この流行は、2014年(平成26年)1月で終息した。
2018-2019年
2018年(平成30年)8月に、2017年(平成29年)の感染者数を超え、9月時点で2012-2013年に次ぐ362人の累積患者数が報告され、国立感染症研究所感染症疫学センターは緊急情報を発表し、男性が罹患する風疹流行の注意を呼びかけた。
2018年10月22日、風疹の年間感染者数は1,289人で、アメリカ疾病予防管理センターは、日本の風疹警戒レベルを3段階中の2番目である「勧告」に引き上げ、アメリカ合衆国は妊娠中の女性に対して、風疹の予防接種を受けてない人は、感染の拡大が収まるまで、日本への渡航をやめるよう勧告を出した。2018年の累計報告者数は、2,917人で、2019年(令和元年)5月8日までに、先天性風疹症候群の発生が2件あった。
関連法規
脚注
関連項目
外部リンク
-
厚生労働省
- 麻しん・風しん
- 風しんについて
- 風しんに関する特定感染症予防指針 (PDF) 平成26年3月28日厚生労働省告示第122号
- 「風しん対策の強化」を求める通達 健感発第0909001号 (PDF) 平成16年9月9日付け 厚生労働省健康局結核感染症課長通知
- 「先天性風しん症候群の発生防止について」 健感発第0409001号 (PDF) 平成16年4月9日付け 厚生労働省健康局結核感染症課長通知
-
国立感染症研究所
- 風疹とは(2013年5月7日改訂)
- 風疹流行時における臨時の日曜日ワクチン外来開設の試み:2013年-東京 IASR Vol.36 p.129-130: 2015年7月号
- 風疹急増に関する緊急情報(2019年)
- 国立国際医療研究センター
- ストップ風疹〜赤ちゃんを守れ〜 - 日本放送協会