
テストステロン
| テストステロン | |
|---|---|
| |

| |
|
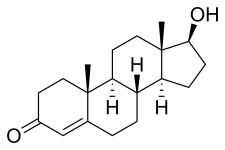
17β-Hydroxyandrost-4-en-3-one | |
|
(1S,3aS,3bR,9aR,9bS,11aS)-1-Hydroxy-9a,11a-dimethyl-1,2,3,3a,3b,4,5,8,9,9a,9b,10,11,11a-tetradecahydro-7H-cyclopenta[a]phenanthren-7-one
| |
|
別称
Androst-4-en-17β-ol-3-one
| |
| 識別情報 | |
| CAS登録番号 |
58-22-0 |
| PubChem | 6013 |
| ChemSpider |
5791 |
| UNII |
3XMK78S47O |
| DrugBank | DB00624 |
| KEGG |
D00075 |
| ChEBI | |
| ChEMBL |
CHEMBL386630 |
| |
|
| |
| 特性 | |
| 化学式 | C19H28O2 |
| モル質量 | 288.42 g mol−1 |
| 融点 |
151.0 °C, 424 K, 304 °F |
| 薬理学 | |
| ATC分類 | G03BA03 |
| 生物学的利用能 | Oral: very low (due to extensive first pass metabolism) |
| 投与経路 | Transdermal (gel, cream, solution, patch), by mouth (as testosterone undecanoate), in the cheek, intranasal (gel), intramuscular injection (as esters), subcutaneous pellets |
| 代謝 | Liver (mainly reduction and conjugation) |
| 消失半減期 | 2–4 hours |
| 血漿タンパク結合 | 97.0–99.5% (to SHBG and albumin) |
| 排泄 | Urine (90%), feces (6%) |
| ライセンスデータ | |
| 特記なき場合、データは常温 (25 °C)・常圧 (100 kPa) におけるものである。 | |
テストステロン(Testosterone)は、アンドロゲンに属するステロイドホルモンで、男性における主要な性ホルモンであり、蛋白同化ステロイドでもある。男性において、テストステロンは、精巣や前立腺などの男性生殖組織の発達に重要な役割を果たすと共に、筋肉や骨量の増加、体毛の成長などの二次性徴を促進する。さらに、男女共にテストステロンは、気分や行動などの健康や幸福、骨粗鬆症の予防にも関与している。男性のテストステロンが不足すると、虚弱体質や骨量減少などの異常が生じる可能性がある。
テストステロンは、3位と17位にそれぞれケト基とヒドロキシ基を持つアンドロスタンクラスのステロイドである。テストステロンは、コレステロールからいくつかの段階を経て生合成され、アンドロゲン受容体に結合して活性化することで作用を発揮する。肝臓で不活性な代謝物に変換される。人間をはじめとするほとんどの脊椎動物では、テストステロンは主に男性の精巣から分泌され、女性の卵巣からも分泌される。成人男性のテストステロン濃度は、成人女性の約7 - 8倍である。 男性のテストステロンの代謝はより顕著であるため、1日の分泌量は女性の約20倍になる。 また、女性の方がホルモンに対する感受性が高いと言われている。
テストステロンは、天然ホルモンとしての役割に加えて、医薬品として男性の性腺機能低下症や女性の乳癌の治療に使用されている。男性は加齢と共にテストステロンのレベルが低下するため、この不足分を補うためにテストステロンが高齢の男性に使用されることがある。また、スポーツ選手などの体格やパフォーマンスを向上させるために違法に使用されることもある。世界アンチ・ドーピング機構は、テストステロンをS1アナボリックエージェント物質として「いかなる場合も禁止」している。
生物学的役割
一般的に、テストステロンのようなアンドロゲンは、タンパク質合成を促進し、アンドロゲン受容体を持つ組織の成長を促す。テストステロンには、男性化作用と同化作用があると言われている(ただし、これらの分類的な記述は、相互に多くの重複があるため、やや恣意的である)。
- アンドロゲン作用には、性器の成熟、特に胎児の陰茎と陰嚢の形成、出生後(通常は思春期)の声変わり、顔面の毛(髭など)や腋毛の成長などがある。これらの多くは、男性の二次性徴の範疇に入る。
- 同化作用には、筋肉量と筋力の増加、骨密度と骨強度の増加、直線的な成長と骨の成熟の促進などがある。
テストステロンの影響は、通常の発生年齢によっても分類される。男性と女性の出生後の影響については、ほとんどが循環する遊離テストステロンのレベルと期間に依存している。
誕生前
出生前の影響は、発達段階に関連して分類された2つのカテゴリーに分けられる。
第1期は、妊娠4週から6週の間に発生する。例えば、正中融合、男根の尿道形成、陰嚢の菲薄化と襞の形成、男根の肥大等の性器の男性化があるが、テストステロンの役割はジヒドロテストステロンのそれよりも遥かに小さい。また、前立腺や精嚢の発達も見られる。
第2期では、アンドロゲンレベルが性形成と関連している。妊娠6週目から24週目にかけて大量のテストステロンが分泌され、これに曝されること(アンドロゲン・シャワーと呼ばれる)によって、脳は女性的特徴(ホルモン分泌の周期性)を失う。なお、男性外生殖器の形成に関係するのは、5α-還元酵素により、代謝されたジヒドロテストステロン(DHT)によるものである。より具体的には、テストステロンは、抗ミュラー管ホルモン(AMH)と共に、ウォルフ管の成長とミュラー管の変性をそれぞれ促進する。この時期は、胎児の女性化または男性化に影響を与え、成人のテストステロンレベルよりも女性的または男性的な行動、例えば性行動を予測するのに適していると考えられる。出生前のアンドロゲンは、明らかにジェンダー的な活動への興味や関与に影響を与え、空間的な能力にも中程度の影響を与える。先天性副腎過形成症(CAH)の女性では、幼少期に男性型の遊びをしていたことが、成人になってからの女性性への満足度の低下や異性への関心の低下と相関していた。
新生児・乳児
新生児期・乳児期のアンドロゲンの影響は、最も理解されていない。男児の場合、生後数週間でテストステロンレベルが上昇する。数ヶ月間は思春期の範囲に留まるが、通常、生後4-7ヶ月でほとんど検出できないレベルに達する。ヒトにおけるこの上昇の機能は不明である。身体の他の部位では目立った変化が確認されていないことから、脳の男性化が起こっているのではないかという説がある。男性の脳は、テストステロンが芳香族化してエストロゲンとなり、血液脳関門を通過して男性の脳に入ることで男性化するが、女性の胎児はα-フェトプロテインを持っており、エストロゲンと結合するため、女性の脳には影響がないという。
思春期前
思春期直前には、アンドロゲン濃度の上昇による影響が男女共に現れる。具体的には、大人特有の体臭、皮膚や髪の毛の脂っぽさの増加、にきび、陰毛の出現、腋毛の出現、成長促進、骨の成熟の促進、髭の出現などがある。
思春期
男性は睾丸容量が4ml以上となると思春期に入り、血中テストステロンが測定可能となる10ng/dL超となる。その後精巣がさらに増大すると共にテストステロンの分泌もさらに増大し男性的な身体の特徴が形作られる(二次性徴)。
思春期の影響は、アンドロゲンが通常の成人女性のレベルよりも高い状態が数ヶ月 - 数年続いたときに起こり始める。男性では通常の思春期後期の影響であり、女性では血中の遊離テストステロン濃度が長期にわたって上昇した後に発生する。その効果は以下の通りである。
- ヒト成長ホルモンと連動して、顎、眉毛、顎、鼻の成長、顔の骨の輪郭の変化が起こる。
- 骨の成熟が完了し、成長が終了する。これはエストラジオールの代謝物を介して間接的に行われるため、女性よりも男性の方がより緩やかに進行する。
- 筋力と体重の増加、肩幅と胸郭の拡大、声変わり、喉仏の成長。
- 皮脂腺の肥大化。ニキビができやすくなり、顔の皮下脂肪が減少する。
- 陰毛が大腿部から臍に向かって伸びる。顔の毛(もみあげ、顎髭、口髭)が生える。頭皮の毛がなくなる(男性型脱毛症)、胸毛、乳輪周囲の毛、肛門周囲の毛、臑毛、腋毛が増える。
成人
テストステロンは、精子の正常な発育に必要な物質である。テストステロンは、セルトリ細胞の遺伝子を活性化し、精祖細胞の分化を促進する。テストステロンは、優位に立ったときの急性HPA(視床下部-下垂体-副腎軸)反応を制御する。テストステロンを含むアンドロゲンは、筋肉の成長を促進する。また、テストステロンは、巨核球や血小板上のトロンボキサンA2受容体の数を調節し、その結果、ヒトの血小板凝集を制御する。
成人期のテストステロンの作用は、女性よりも男性の方がより明確に示されているが、男女共に重要であると考えられる。これらの作用のいくつかは、成人期の後半にテストステロンレベルが低下することによって減少する可能性がある。
一般に30歳ごろから減少し始め、年1 - 2%の割合で減少する。テストステロンの減少は男性更年期と呼ばれるが、女性の更年期ほどには急激にホルモン分泌は変化せず、身体や精神に与える影響も個人差が大きい。ストレスなどで急激な減少を起こすと、男性更年期障害を起こす。テストステロンの減少率は個人差が大きく、70代になっても、30代の平均値に匹敵するテストステロン値を維持している男性も多い。20代から40代でテストステロンが低い場合は、2型糖尿病、メタボリック症候群のリスクが増大すると報告されている。
健康リスク
テストステロンは、前立腺癌の発症リスクを高めるものではないと思われる。テストステロン遮断療法を受けた患者では、去勢レベルを超えるテストステロンの増加は、既存の前立腺癌の転移率を高めることが示されている。
心血管系の健康維持におけるテストステロンの重要性については、相反する結果が得られている。しかし、高齢男性においてテストステロンレベルを正常に維持することは、除脂肪体重の増加、内臓脂肪量の減少、総コレステロールの減少、血糖値のコントロールなど、心血管疾患のリスクを低減すると考えられる多くのパラメータを改善することが示されている。
女性の場合、アンドロゲン高値は、臨床症状を持つ女性と健康な女性の両方において、月経周期の乱れと関連している。
性的興奮
テストステロン濃度は、性行為の有無にかかわらず、毎日早い時間にピークを迎えるという、概日リズムを有する。
テストステロン値と男性のオーガズム体験の認識には相関がないが、一方でテストステロン値と女性のポジティブなオーガズム体験には正の相関が有り、リラックスした状態での体験が重要視されている。また、テストステロン値が高いことと性的自己主張が強いこととの間には、男女ともに相関はない。
男性の自慰行為後には、さまざまなステロイドの血漿レベルが有意に上昇し、テストステロン濃度はそのレベルと相関している。他方で、女性の性的興奮や自慰行為によるテストステロン濃度の上昇はわずかである。
哺乳類での実験
ラットを使った研究では、性的興奮の度合いがテストステロンの減少に敏感であることが示されている。テストステロンが不足したラットに中程度のテストステロンを投与すると、性行動(交尾、パートナー選択など)が再開したが、低濃度のテストステロンを投与した場合には再開しなかった。従って、これらの哺乳類は、低活動性欲障害などの性的興奮障害に悩むヒトの臨床集団を研究するモデルとなる可能性がある。
調査したすべての哺乳類で、新しい雌に出会うと雄のテストステロン濃度が著しく上昇した。オスのマウスで反射的にテストステロンが増加するのは、オスの最初の性的興奮のレベルに関係している。
人間以外の霊長類では、思春期のテストステロンが性的興奮を刺激することで、雌との性的体験をますます求めるようになり、その結果、雌に対する性的嗜好が生まれる可能性が指摘されている。また、ヒトなどの霊長類の成人男性の体内でテストステロンを除去すると、性的動機は低下するが、それに伴う性行為(マウンティング、射精など)の能力低下は見られないという研究もある。
精子競争理論に基づき、オスのラットで性的になるように条件付けすると、それまで中立的だった刺激に対する反応としてテストステロン値が上昇することが示されている。この反応は、交尾時に複数のオスが存在する場合に精子の競争を助ける陰茎反射(勃起や射精など)を働かせ、運動性の高い精子をより多く生産し、より高い確率で繁殖することを可能にする。
男性
男性の場合、テストステロンのレベルが高くなるのは、性的活動の期間と関連している。
性的に露骨な映画を見た男性は、テストステロンが平均35%増加し、映画終了後60-90分でピークに達するが、性的に中性的な映画を見た男性には増加は見られない。また、性的に露骨な映画を見た男性は、意欲や競争心が高まり、疲労感が軽減されたと報告している。また、性的興奮後のリラックス効果とテストステロン値との間にも関連性が認められている。
男性の交尾行動に影響を与えることが知られているホルモンであるテストステロンのレベルは、排卵期の女性と非排卵期の女性の体臭に曝されたか否かによって変化する。排卵期の女性の香りに曝された男性は、安定したテストステロン値を維持し、非排卵期の合図に曝された男性のテストステロン値よりも高い値を示した。男性は、女性のホルモンサイクルを重々承知している。このことは、排卵シフト仮説と関連している可能性がある。男性は女性の排卵サイクルに対応して、女性が最も妊娠しやすい時期を感知するように適応しており、女性は最も妊娠しやすい時期に好ましい男性の交尾相手を探すというもので、どちらの行動もホルモンによって動かされていると考えられる。
女性
アンドロゲンは、膣組織の生理機能を調節し、女性器の性的興奮に寄与していると考えられる。女性のテストステロンのレベルは、性交前対抱擁前、性交後対抱擁後で測定値が上昇する。テストステロンを投与すると、女性の性器の興奮にタイムラグが生じる。また、膣内の性的興奮が継続的に高まることで、性器の感覚や性欲行動が高まる可能性がある。
女性のテストステロンの基礎分泌量が高い場合、性的興奮度の上昇は高くなるが、テストステロンの増加量は小さくなることから、女性のテストステロン濃度には天井効果があると考えられる。また、性的思考は、女性の体内でテストステロン濃度を変化させるが、コルチゾール濃度は変化させない。また、ホルモン避妊薬は、性的思考に対するテストステロンの反応の変化に影響を与える可能性がある。
テストステロンは、女性の性的興奮障害に対する有効な治療法となる可能性がある。アンドロゲン不全の治療のためにFDAが承認したアンドロゲン製剤はないが、高齢女性の性欲低下や性機能障害の治療に適応外で使用されている。テストステロンは、効果的にエストロゲン化されている限り、閉経後の女性の治療法となる可能性がある。
恋愛
恋愛をすると、男性のテストステロン値は減少し、女性のテストステロン値は増加する。このテストステロンの変化により、男女間の行動の違いが一時的に減少するのではないかと推測されている。しかし、付き合って4年ほどの「ハネムーン期」が終わると、このテストステロン濃度の変化は見られなくなると言われている。テストステロンの分泌量が少ない男性は、交際中や結婚している可能性が高く、テストステロンの分泌量が多い男性は、離婚している可能性が高いとされる。結婚や婚約は、テストステロン濃度の低下を引き起こす可能性がある。
恋愛経験のない独身男性は、経験のある独身男性に比べてテストステロン値が低い。これらの経験のある独身男性は、経験のない独身男性よりも競争状態にあることが示唆されている。また、配偶者や子どもと一緒に過ごすなど、絆を維持するための活動をしている既婚男性は、そのような活動をしていない時と比べて、テストステロン値に違いはない。これらの結果を総合すると、テストステロン値の変化には、絆維持のための活動ではなく、競争のための活動の有無がより重要であることが示唆される。
テストステロンの分泌量が多い男性は、婚外セックスをする可能性が高い。テストステロン値は、パートナーの物理的な存在に依存していない。同じ都市で恋愛をしている男性と遠距離恋愛をしている男性のテストステロン値は同程度である。女性の場合は、テストステロンと恋人の相互作用については物理的な存在が必要である可能性があり、同一都市で交際している女性は遠距離で交際している女性よりもテストステロンレベルが低い。
父性
父親になると男性のテストステロン濃度が低下することから、テストステロンの低下に伴う感情や行動が父親のケアを促進することが示唆されている。ヒトを始めとする母親以外による子育てを行う種では、父性的な子孫への関与は、親が複数の子供を同時に育てることを可能にするため、当該子孫の生存に有益である。これにより、子孫の生存率や繁殖率が高まり、親の繁殖適性が向上する。父性的ケアは、より質の高い食物へのアクセスを増やし、物理的・免疫的な脅威を減らすことで、子孫の生存率を高める。ヒトの場合、子孫は長期間にわたって親に依存し、母親の出産間隔は比較的短いので、これは特に有益である。
父親のケアの程度は文化によって異なるが、育児への直接的な関与が多いほど、テストステロンの平均値が低くなり、また一時的に変動することが確認されている。例えば、子供が悩んでいる時にテストステロン値が変動することは、父親のスタイルを示すことが判明している。赤児の泣き声を聞いて父親のテストステロン値が低下する場合は、赤児に共感していることを示している。これは、養育行動の増加や赤児のより良い結果と関連している。
動機
テストステロンの濃度は、金融に関してリスクを負うような判断を下す際に大きく関わっている。
攻撃性・犯罪性
ほとんどの研究は、成人の犯罪性とテストステロンの関連性を支持している。少年の非行とテストステロンに関するほとんどすべての研究は有意ではない。また、ほとんどの研究では、テストステロンが反社会的行動やアルコール依存症などの犯罪性に結びつく行動や性格特性と関連していることが判っている。また、より一般的な攻撃的な行動や感情とテストステロンとの関係についても多くの研究が行われている。約半数の研究では関係が有り、約半数の研究では関係がないとされている。また、テストステロンが視床下部のバソプレシン受容体を調節することで攻撃性を促進するという研究結果もある。
テストステロンは、攻撃性や競争行動との関連で大きく議論されている。テストステロンが攻撃性や競争に果たす役割については、2つの説がある。1つ目は挑戦仮説で、テストステロンは思春期に増加し、その結果、攻撃性を含む生殖行動や競争行動が促進されるというものである。従って、攻撃性や暴力を助長するのは、種のオス同士の競争という課題である。テストステロンと支配性の間には直接的な相関関係があり、特に刑務所内で最も暴力的な犯罪者はテストステロン値が高いことが研究で明らかになっている。また、同じ研究では、父親(競争のない環境にいる人)のテストステロン値が他の男性に比べて最も低いことも判っている。
2つ目の説も同様で、「男性の攻撃性に関する進化的神経アンドロゲン(ENA)説」として知られている。テストステロンを始めとするアンドロゲンは、本人や他人に危害を加えるほどの競争心を持つために、脳を男性化するように進化してきた。そうすることで、胎児期および成人期のテストステロンやアンドロゲンの作用の結果として脳が男性化した個体は、生き延びるために資源獲得能力を高め、できるだけ多くの仲間を引きつけ、交尾をするようになる。脳の男性化は、成体段階でのテストステロン濃度だけでなく、胎児期の子宮内でのテストステロン暴露も関係している。出生前のテストステロン濃度が高いと、成人時のテストステロン濃度と同様に、サッカーの試合での男性選手のファウルや攻撃性のリスクが高まることが、低い指比で示されている。また、出生前のテストステロンが高いことや指比が低いことが、男性の攻撃性の高さと相関しているという研究結果もある。
競技中のテストステロン濃度の上昇は、男性では攻撃性を予測するが、女性では予測しなかった。ハンドガンや実験的なゲームに参加した被験者は、テストステロンの上昇と攻撃性を示した。自然淘汰の結果、男性は競争や地位の向上に敏感になり、テストステロンの相互作用がこのような状況での攻撃行動に不可欠な要素となっているのかも知れない。テストステロンは、暴力的な刺激の長時間視聴を促進することで、男性の残酷で暴力的な手掛かりへの魅力を媒介する。テストステロンに特異的な脳の構造的特徴は、個人の攻撃的行動を予測することができる。
テストステロンは公正な行動を促す可能性がある。ある研究では、被験者は実際の金額の分配を決める行動実験に参加した。ルールでは、公正な申し出も不公正な申し出も認められており、交渉相手はその後、申し出を受け入れるか断ることができる。公平な申し出であればあるほど、交渉相手が拒否する可能性は低くなる。合意に至らなかった場合は、どちらも何も得られない。テストステロン濃度を人工的に高めた被験者は、偽薬を投与された被験者に比べて、より良くより公平な申し出をし、その結果、申し出が拒否されるリスクを最小限に抑えることができた。その後の2つの研究で、この結果が実証的に確認された。しかし、テストステロンが高い男性は、最後通告ゲームでの寛大さが有意に27%も低かった。また、ニューヨーク科学アカデミーの年次報告書によると、テストステロンを増加させる蛋白同化ステロイドの使用率が10代の若者に高く、これが暴力の増加と関連していることが明らかになった。また、テストステロンを投与すると、一部の被験者で言葉による攻撃性や怒りが増すという研究結果もある。
テストステロンの誘導体であるエストラジオール(エストロゲンの一種)が、男性の攻撃性に重要な役割を果たしている可能性を示す研究がいくつかある。エストラジオールは、オスのマウスの攻撃性と相関があることが知られている。さらに、繁殖期のスズメでは、テストステロンからエストラジオールへの変換がオスの攻撃性を調節している。また、テストステロンを増加させるアナボリックステロイドを投与されたラットは、「脅威感受性」の結果として、挑発に対する身体的攻撃性が高くなる。
テストステロンと攻撃性の関係は、間接的に機能している可能性もある。この場合、テストステロンは攻撃性の傾向を増幅させるのではなく、社会的地位を維持するための傾向を増幅させると提唱される。ほとんどの動物では、攻撃性は社会的地位を維持するための手段である。しかし、人間は社会的地位を得るための方法を複数持っている。このことは、社会的行動が社会的地位によって報われる場合に、テストステロンと社会的行動の間に関連性があるとする研究があることを説明できる。したがって、テストステロンと攻撃性や暴力との関連性は、これらが社会的地位によって報われていることによるものである。この関係は、テストステロンが攻撃性レベルを上昇させるものの、平均的な攻撃性レベルを維持できるという意味での「寛容効果」の一つである可能性もある。化学的または物理的に去勢することで攻撃性のレベルは下がるが(なくなるわけではない)、去勢前のテストステロンのレベルがわずかであれば攻撃性のレベルは正常に戻り、テストステロンを追加してもそのレベルを維持することができる。また、テストステロンは既存の攻撃性を単に誇張したり増幅したりすることもある。例えば、テストステロンを増加させたチンパンジーは、社会的階層で自分より下位のチンパンジーに対してより攻撃的になるが、自分より上位のチンパンジーに対しては従順なままである。このように、テストステロンはチンパンジーを無差別に攻撃的にするのではなく、下位のチンパンジーに対する既存の攻撃性を増幅させる。
ヒトの場合、テストステロンは、単に身体的攻撃性を高めるというよりも、地位を求めたり、社会的優位性を高めたりする働きがあるように思われる。テストステロンを受けたことがあるという信念の効果をコントロールすると、テストステロンを受けたことがある女性は、受けていない女性よりも公平な申し出をする。
脳
脳もこの性分化の影響を受けており、アロマターゼがテストステロンをエストラジオールに変換することで、雄マウスの脳の男性化に関与している。ヒトでは、アンドロゲン形成やアンドロゲン受容体の機能に先天的な疾患がある患者の性別指向を観察すると、胎児の脳の男性化は、アンドロゲン受容体の機能と関連しているようである。
男性と女性の脳にはいくつかの違いがあるが(おそらくテストステロン濃度の違いによるもの)、その一つが大きさで、男性の脳の方が平均的に大きい。20歳時点での男性の有髄繊維の総延長は176,000kmであるのに対し、女性は149,000km(約15%減)であることが知られている。
43人の健康な男性を対象に、生理学的に過剰な量のテストステロンを10週間投与しても、気分や行動に対する直接的な短期的影響は認められなかった。女性では、テストステロンと職業選択におけるリスク許容度に相関関係がある。
ヒトにおいて、注意力、記憶力、空間能力は、テストステロンの影響を受ける重要な認知機能である。テストステロンの低下は、認知機能の低下やアルツハイマー型認知症の危険因子である可能性を示す予備的な証拠があり、延命治療においてテストステロンを抗加齢療法に使用する重要な論拠となっている。しかし、多くの文献では、空間能力と循環テストステロンの間には曲線的または二次的な関係があるとされており、循環アンドロゲンの分泌低下および分泌過剰の両方が認知機能に悪影響を及ぼすとされている。
免疫系・炎症
テストステロンの欠乏は、慢性炎症の後遺症でもあるメタボリックシンドローム、心血管疾患、死亡率のリスク増加と関連している。テストステロンの血中濃度は、CRP、インターロイキン-1β、インターロイキン-6、TNFα、エンドトキシン濃度、白血球数など、複数の炎症のバイオマーカーと逆相関している。メタアナリシスで実証されているように、テストステロン補充療法は、炎症マーカーの有意な減少をもたらす。これらの効果は、相乗的に作用する異なるメカニズムによってもたらされる。自己免疫性甲状腺炎を併発しているアンドロゲン欠乏症の男性において、テストステロン補充療法は、甲状腺自己抗体価の低下と甲状腺の分泌能力(SPINA-GT)を増加させる。
生物学的活性
ステロイドホルモン活性
ヒトをはじめとする脊椎動物におけるテストステロンの作用は、アンドロゲン受容体の活性化(直接またはジヒドロテストステロンとして)、エストラジオールへの変換と特定のエストロゲン受容体の活性化など、複数のメカニズムを介して生じる。また、テストステロンのようなアンドロゲンは、膜アンドロゲン受容体に結合して活性化することが判明している。
遊離したテストステロン(T)は、標的となる組織細胞の細胞質に運ばれ、そこでアンドロゲン受容体に結合するか、細胞質の酵素である5α-還元酵素によって5α-ジヒドロテストステロン(DHT)に還元される。DHTは、テストステロンよりもさらに強く同じアンドロゲン受容体に結合するため、そのアンドロゲン活性はTの約5倍になる。T-受容体複合体またはDHT-受容体複合体は、細胞核内に移動し、染色体DNAの特定のヌクレオチド配列に直接結合することができる構造変化を起こす。結合した部分はホルモン応答要素(HRE)と呼ばれ、特定の遺伝子の転写活性に影響を与え、アンドロゲン効果を生み出す。
アンドロゲン受容体は多くの脊椎動物の組織に存在し、男性も女性も同程度の量であれば同じように反応する。男性と女性の生物学的な違いの多くは、出生前、思春期、生涯を通じてのテストステロンの量が大きく異なることによる。
骨と脳は、テストステロンの主な作用がエストラジオールへの芳香族化に依存する、人間の重要な組織である。骨では、エストラジオールが軟骨から骨への骨化を促進し、骨端の閉鎖と成長の終了をもたらす。中枢神経系でも、テストステロンがエストラジオールに芳香族化される。テストステロンよりもエストラジオールの方が、視床下部への最も重要なフィードバック信号として機能する(特に黄体形成ホルモン(LH)の分泌に影響する)。多くの哺乳類では、テストステロンから派生したエストラジオールによって脳の性的二型領域が生前または周産期に「男性化」されることで、のちの男性の性行動がプログラムされる。
神経ステロイド活性
テストステロンは、その活性代謝物である3α-アンドロスタンジオールを介して、GABAA受容体の強力なポジティブアロステリック調節因子となる。
また、テストステロンは、神経成長因子(NGF)の受容体であるTrkAおよびp75NTRに高い親和性(約5nM)で拮抗する。テストステロンとは対照的に、デヒドロエピアンドロステロン(DHEA)とDHEA硫酸はこれらの受容体の高親和性作動薬として作用することが知られている。
テストステロンはσ1受容体の遮断薬である(Ki=1,014または201nM)。しかし、受容体への結合に必要なテストステロンの濃度は、成人男性のテストステロンの総循環濃度(10-35nM)を遥かに上回る。
生化学
生合成
他のステロイドホルモンと同様に、テストステロンもコレステロールを原料としている(図参照)。生合成の最初のステップでは、ミトコンドリアのシトクロムP450酸化酵素であるコレステロール側鎖切断酵素(P450scc, CYP11A1)によってコレステロールの側鎖が酸化的に切断され、6つの炭素原子が失われてプレグネノロンが得られる。次のステップでは、小胞体のCYP17A1(17α-ヒドロキシラーゼ/17,20-リアーゼ)酵素によってさらに2つの炭素原子が取り除かれ、さまざまなC19ステロイドが得られる。さらに、3β-ヒドロキシル基が3β-ヒドロキシステロイドデヒドロゲナーゼによって酸化され、アンドロステンジオンが生成される。最後の段階では、C17ケト基を持つアンドロステンジオンが17β-ヒドロキシステロイドヒドロゲナーゼによって還元され、テストステロンが生成される。
男性のテストステロンは、精巣で最も大量(95%以上)に生産され、残りの大部分は副腎で生産されている。女性の場合は、副腎、卵巣の髄膜細胞、妊娠中は胎盤でも合成されるが、その総量は遥かに少ない。精巣では、ライディッヒ細胞でテストステロンが生成される。男性の生殖腺にはセルトリ細胞もあり、精子形成にテストステロンを必要とする。他のホルモンと同様に、テストステロンは血液中から標的組織に供給され、その多くは特定の血漿タンパク質である性ホルモン結合グロブリン(SHBG)に結合して輸送される。
制御
男性の場合、テストステロンは主にライディッヒ細胞で合成される。ライディッヒ細胞の数は、黄体形成ホルモン(LH)と卵胞刺激ホルモン(FSH)によって調節されている。また、既存のライディッヒ細胞で作られるテストステロンの量は、LHの制御下にあり、17β-ヒドロキシステロイドヒドロゲナーゼの発現を調節している。
テストステロンの合成量は、視床下部-下垂体-精巣軸によって調節される(右図参照)。テストステロンの量が少なくなると、視床下部からゴナドトロピン放出ホルモン(GnRH)が放出され、これが下垂体を刺激してFSHとLHを放出させる。この2つのホルモンは、精巣を刺激してテストステロンの合成を促す。最後に、負のフィードバックループを介してテストステロンのレベルが上昇すると、視床下部と下垂体に作用して、それぞれGnRHとFSH/LHの放出を抑制する。
テストステロンレベルに影響を与える要因には、以下のようなものがある。
- 年齢:テストステロン値は、男性の加齢に伴い徐々に低下する。この影響は、遅発性性性腺機能低下症と呼ばれることもある。
- 運動:筋力トレーニングはテストステロン値を上昇させるが、高齢の男性の場合、タンパク質を摂取することでその上昇を避けることができる。男性の持久力トレーニングは、テストステロン値を低下させる可能性がある。
- 栄養素:ビタミンAの欠乏は、血漿中のテストステロン値の低下につながる可能性がある。セコステロイドであるビタミンDは、400 - 1000IU/d(10 - 25μg/d)でテストステロン値を上昇させる。亜鉛の欠乏はテストステロン値を低下させるが、過剰に補給しても血清テストステロンに影響はない。低脂肪食が男性の総テストステロン値と遊離テストステロン値を低下させるという限られた証拠がある。
- 体重減少:体重を減らすと、テストステロン値が上昇する可能性がある。脂肪細胞は、男性ホルモンであるテストステロンを女性ホルモンであるエストラジオールに変換するアロマターゼという酵素を合成している。しかし、肥満度とテストステロン値との明確な関連性は認められていない。
- 睡眠:REM睡眠は夜間のテストステロン値を上昇させる。
- 行動:優位性を保つための挑戦は、場合によっては男性のテストステロン分泌を増加させることがある。
- 薬物:スペアミントティーを含む天然または人工の抗アンドロゲン物質は、テストステロンレベルを低下させる。甘草はテストステロンの産生を減少させ、この効果は女性の方が大きい。
分布
テストステロンの血漿タンパク結合率は98.0 - 98.5%であり、1.5 - 2.0%が遊離型である。テストステロンは、性ホルモン結合グロブリン(SHBG)に65%、アルブミンに33%弱く結合する。
| ホルモン | グループ | 血中濃度 (nM) | 遊離型 (%) | SHBG (%) | CBG (%) | アルブミン(%) |
|---|---|---|---|---|---|---|
| テストステロン | 成人男性 | 23.0 | 2.23 | 44.3 | 3.56 | 49.9 |
| 成人女性 | ||||||
| 卵胞期 | 1.3 | 1.36 | 66.0 | 2.26 | 30.4 | |
| 黄体期 | 1.3 | 1.37 | 65.7 | 2.20 | 30.7 | |
| 妊娠中 | 4.7 | 0.23 | 95.4 | 0.82 | 3.6 | |
| ジヒドロテストステロン | 成人男性 | 1.70 | 0.88 | 49.7 | 0.22 | 39.2 |
| 成人女性 | ||||||
| 卵胞期 | 0.65 | 0.47 | 78.4 | 0.12 | 21.0 | |
| 黄体期 | 0.65 | 0.48 | 78.1 | 0.12 | 21.3 | |
| 妊娠中 | 0.93 | 0.07 | 97.8 | 0.04 | 21.2 | |
| SHBG:性ホルモン結合グロブリン
CBG:トランスコルチン(コルチコステロイド結合グロブリン) | ||||||
代謝
テストステロンと5α-DHTは、主に肝臓で代謝される。テストステロンの約50%は、グルクロン酸転移酵素と硫酸転移酵素によって、それぞれグルクロン酸テストステロンと硫酸テストステロンとなって代謝される。さらに、テストステロンの40%は、5α-および5β-還元酵素、3α-ヒドロキシステロイドデヒドロゲナーゼ、17β-HSDの順に作用して、17-ケトステロイドであるアンドロステロンとエチオコラノロンに等しく代謝される。アンドロステロンとエチオコラノロンは、テストステロンと同様にグルクロン酸化や硫酸化される。テストステロンとその肝代謝物の抱合体は、肝臓から血液中に放出され、尿や胆汁中に排泄される。尿中に変化せずに排泄されるテストステロンはごく一部(2%)に過ぎない。
テストステロン代謝の肝17-ケトステロイド経路では、テストステロンは肝臓で5α-還元酵素と5β-還元酵素によって、それぞれ活性の5α-DHTと不活性の5β-DHTに変換される。次に、5α-DHTと5β-DHTは、3α-HSDにより、それぞれ3α-アンドロスタンジオールと3α-エチオコランジオールに変換される。その後、3α-アンドロスタンジオールと3α-エチオコランジオールは、3α-HSDによってアンドロステロンとエチオコラノロンに変換され、これらは抱合されて排泄される。3β-アンドロスタンジオールと3β-エチオコランジオールは、5α-DHTと5β-DHTがそれぞれ3α-HSDではなく3β-HSDの作用を受けた場合にも、この経路で生成され、その後、それぞれエピアンドロステロンとエピエチオコラノロンに変換されることがある。テストステロンの約3%という極一部は、肝臓で17β-HSDによってアンドロステンジオンに可逆的に変換される。
テストステロンは、肝臓において、抱合および17-ケトステロイド経路に加えて、CYP3A4、CYP3A5、CYP2C9、CYP2C19、CYP2D6などのシトクロムP450酵素により水酸化および酸化される。6β-水酸化と、より少ない程度の16β-水酸化が主要な変換反応である。テストステロンの6β-水酸化は、主にCYP3A4と、より少ない程度のCYP3A5によって触媒され、シトクロムP450を介したテストステロン代謝の75-80%を担っている。また、6β-および16β-ヒドロキシテストステロンに加えて、1β-、2α/β-、11β-および15β-ヒドロキシテストステロンが少量の代謝物として生成される。また、CYP2C9やCYP2C19などの特定のシトクロムP450は、テストステロンのC17位を酸化してアンドロステンジオンを生成する。
テストステロンの直接代謝物である5α-DHTとエストラジオールの2つは生物学的に重要であり、肝臓と肝外組織の両方で生成される。テストステロンの約5 - 7%が5α-還元酵素によって5α-DHTに変換され、循環レベルの5α-DHTはテストステロンの約10%となり、テストステロンの約0.3%がアロマターゼによってエストラジオールに変換される。5α-還元酵素は、男性の生殖器(前立腺、精嚢、副睾丸など)、皮膚、毛包、脳に高発現しており、アロマターゼは、脂肪組織、骨、脳に高発現している。5α-還元酵素が高発現している、いわゆるアンドロゲン組織では、テストステロンの90%が5α-DHTに変換される。また、アンドロゲン受容体作動薬としての5α-DHTの効力は、テストステロンに比べて数倍大きいため、このような組織ではテストステロンの作用が2 - 3倍に増強されると推定されている。
濃度
体内のテストステロンの総量は、19-39歳の男性で264-916ng/dL(ナノグラム/デシリットル)、成人男性の平均テストステロン量は630ng/dLと報告されている。男性のテストステロン濃度は年齢と共に低下する。女性の場合、総テストステロンの平均値は32.6ng/dLと報告されている。高アンドロゲン血症の女性では、総テストステロンの平均値は62.1ng/dLと報告されている。
| 区分 | 年齢層 | 男性 | 女性 | ||
|---|---|---|---|---|---|
| 濃度 | SI単位 | 濃度 | SI単位 | ||
| 新生児 | 胎児(26–28週) | 59–125 ng/dL | 2.047–4.337 nmol/L | 5–16 ng/dL | 0.173–0.555 nmol/L |
| 胎児(31–35週) | 37–198 ng/dL | 1.284–6.871 nmol/L | 5–22 ng/dL | 0.173–0.763 nmol/L | |
| 新生児 | 75–400 ng/dL | 2.602–13.877 nmol/L | 20–64 ng/dL | 0.694–2.220 nmol/L | |
| 小児 | 1–6歳 | ND | ND | ND | ND |
| 7–9歳 | 0–8 ng/dL | 0–0.277 nmol/L | 1–12 ng/dL | 0.035–0.416 nmol/L | |
| 思春期直前 | 3–10 ng/dL* | 0.104–0.347 nmol/L* | <10 ng/dL* | <0.347 nmol/L* | |
| 思春期 | 10–11歳 | 1–48 ng/dL | 0.035–1.666 nmol/L | 2–35 ng/dL | 0.069–1.214 nmol/L |
| 12–13歳 | 5–619 ng/dL | 0.173–21.480 nmol/L | 5–53 ng/dL | 0.173–1.839 nmol/L | |
| 14–15歳 | 100–320 ng/dL | 3.47–11.10 nmol/L | 8–41 ng/dL | 0.278–1.423 nmol/L | |
| 16–17歳 | 200–970 ng/dL* | 6.94–33.66 nmol/L* | 8–53 ng/dL | 0.278–1.839 nmol/L | |
| 成人 | ≥18歳 | 350–1080 ng/dL* | 12.15–37.48 nmol/L* | – | – |
| 20–39歳 | 400–1080 ng/dL | 13.88–37.48 nmol/L | – | – | |
| 40–59歳 | 350–890 ng/dL | 12.15–30.88 nmol/L | – | – | |
| ≥60歳 | 350–720 ng/dL | 12.15–24.98 nmol/L | – | – | |
| 閉経前 | – | – | 10–54 ng/dL | 0.347–1.873 nmol/L | |
| 閉経後 | – | – | 7–40 ng/dL | 0.243–1.388 nmol/L | |
| 区分 | Tanner段階 | 年齢層 | 濃度範囲 | 平均濃度 |
|---|---|---|---|---|
| 小児 | Stage I | <10 years | <30 ng/dL | 5.8 ng/dL |
| 思春期 | Stage II | 10–14 years | <167 ng/dL | 40 ng/dL |
| Stage III | 12–16 years | 21–719 ng/dL | 190 ng/dL | |
| Stage IV | 13–17 years | 25–912 ng/dL | 370 ng/dL | |
| Stage V | 13–17 years | 110–975 ng/dL | 550 ng/dL | |
| 成人 | – | ≥18 years | 250–1,100 ng/dL | 630 ng/dL |
医学用途
テストステロンは、男性の性腺機能低下症、性同一性障害、およびある種の乳癌の治療薬として使用される。これはホルモン補充療法(HRT)またはテストステロン補充療法(TRT)として知られており、血清テストステロン濃度を正常範囲に維持する。加齢に伴うテストステロンの分泌量の減少に関連して、アンドロゲン補充療法が注目されている。加齢によるテストステロンの低下に対してテストステロンを使用することが有益なのか有害なのかは明らかではない。
テストステロンは、世界保健機関(WHO)の必須医薬品リストに含まれており、基本的な医療制度で必要とされる最も重要な医薬品である。テストステロンは後発医薬品として入手可能である。テストステロンは、皮膚に塗布するクリームや経皮パッチ、筋肉への注射、頬に貼る錠剤、経口投与などの方法で投与される。
テストステロン薬の一般的な副作用としては、男性の場合、面皰、浮腫、乳房肥大などがある。重大な副作用としては、肝毒性、心臓病、行動変化などが挙げられる。また、女性や子供が暴露された場合、男性化することがある。前立腺癌の患者は、この薬を使用しないことが推奨される。妊娠中や授乳中に使用すると児に害を及ぼす可能性がある。
米国内科学会の2020年のガイドラインでは、加齢に伴うテストステロンの低下で性機能障害のある成人男性に対するテストステロン治療の検討を支持している。ガイドラインでは、改善の可能性について年1回の評価を行い、改善が見られない場合はテストステロンの投与を中止することを推奨している。医師は、コストの問題や、どちらの方法でも効果や害は同様であることから、経皮投与ではなく筋肉内投与を検討する必要がある。性的機能障害の改善以外の理由でのテストステロン治療は推奨されない。
テストステロンリバウンド療法
精子形成障害において、アンドロゲンを大量投与することでゴナドトロピンの分泌を抑制し一時的に無精子症に陥らせ、その後投与を中止することでリバウンド的にゴナドトロピンを大量に分泌させ、活発な造精を促すといった療法である。改善率、妊娠率共に良好な成績を示したが、一部において精子形成能力が完全に失われてしまうケースが見られ、1998年現在ではあまり行われていない。
副作用
2015年に米国食品医薬品局(FDA)は、テストステロンの安全性や効能は、共に老化によるテストステロンの低下に関係がないと発表した。また、テストステロンを含む薬などには、心臓発作を起こす危険性が高まる可能性があることを警告する必要があるとしている。
心循環器系疾患
三つの査読済み研究によると、テストステロンには副作用として、心臓発作を含む心循環器系に由来する疾患や、死亡を増加させる可能性がある。さらに、老年期の男性の心臓発作による死亡率が30%増加すると報告されている。2010年までテストステロンが、前立腺癌や心循環器系疾患などの死亡リスクに影響しているという研究はなかったが、2011年以降の研究で、その懸念が強まっていることが示されている。2013年に米国医師会に発表された研究では、テストステロン療法を採用することは、副作用のリスクが高まることに大きく関係している、としている。
癌
進行の遅い前立腺癌が発生している場合のテストステロンは、癌の進行につれ増えると考えられている。しかし、テストステロンと前立腺癌進行との関係性は立証されていない。とはいえ、The Journal of Urology に掲載された論文によると、テストステロンが前立腺癌のリスクに関係していると警告している。
研究報告
- 更年期うつ病の治療にテストステロン補充療法として投与する場合がある。
- 筋力トレーニングや不安定な興奮(例えば闘争や浮気など)によってテストステロンの分泌が促される。イリノイ州ノックス大学の心理学者、ティム・カッサーの研究では大学の学生らに15分間銃を扱わせたところ、唾液から普段の100倍近いテストステロン値を記録したという。このことから、危険物あるいは危険な行為がさらなる分泌を促すといえる。
- プリンストン大学の研究者はテストステロンは痛みを鈍らせる効果があることを発見した。テストステロンを投与されたスズメはされていないスズメより3倍長く痛みに耐えることができた。
- 心理的には闘争本能や孤独願望(1人でいたい、干渉されたくない欲求)を高める作用をもたらす。
- スイスのチューリッヒ大学とイギリスのロンドン大学ロイヤル・ホロウェイ校の研究では女性被験者120人にテストステロンまたは偽薬(プラシーボ)を与え、お金の取り分を交渉させる実験を行った。この実験においてテストステロンを与えられた被験者はプラシーボを与えられた被験者より正当かつ公平な申し出をし、断られるリスクを最小限に抑えようとする傾向にあった。この結果からテストステロンの投与により社会的地位に対する意識が高まり社会的地位を重視するようになったとしており、攻撃性を高めるという定説に基づくテストステロン中毒を否定している。
- 前立腺疾患に関与しており、前立腺癌や前立腺肥大を抑えるために、抗アンドロゲン剤の投与や睾丸摘出を行うことがある。
- 米国の心理学者、ジェイムズ・M・ダブスはテストステロンの量が多いほど暴力的な犯罪に手を染めていることが分かったと述べている。
- テストステロン補充療法を受けた中高年男性は、受けてない男性に比べ心臓発作や脳卒中のリスクが高まるとの研究結果が出ている。
ジヒドロテストステロンの作用
テストステロンは標的臓器の5α-還元酵素により、ジヒドロテストステロン(DHT)へと代謝される。アンドロゲン受容体への結合親和性はDHTの方が高いが、テストステロン自体も結合し標的遺伝子の転写を活性化する。
テストステロン自体には禿げを起こす作用はなく、DHTへ代謝されることで初めて薄毛、体毛増加を促す作用が出る。薄毛の一種である AGA(男性型脱毛症)の原因としてジヒドロテストステロンが挙げられることもある。5α-還元酵素の分泌量は遺伝が関係しているため、遺伝的要因による禿げが存在すると言われる。また、薄毛に関するサイト等でジヒドロテストステロンは悪玉ホルモンであるとの記載がある場合があるがこれは誤りである。
歴史

アーノルド・アドルフ・ベルトルド(1803-1861)による家禽類の去勢と精巣移植の初期の研究では、精巣作用が循環血液分画と関連していた。現在ではこの分画は、アンドロゲンホルモンの一種であると理解されている。テストステロンの作用に関する研究は、1889年にパリにいたハーバード大学のシャルル=エドゥアール・ブラウン・セカール(1817-1894)が、犬とモルモットの睾丸から抽出した「若返りの薬」を自己注射したことで、一時的に盛り上った。その結果、活力と幸福感が著しく回復したとLancet 誌に報告したが、その効果は一過性のものであり、ブラウン・セカールの化合物への期待は打ち砕かれた。ブラウン・セカールは同僚の嘲笑に耐えながら、人間におけるアンドロゲンのメカニズムと効果についての研究を放棄した。
1927年、シカゴ大学の生理化学教授であるフレッド・C・コークは、シカゴのストックヤードで牛の睾丸を大量に入手できるようになり、単離物の抽出という面倒な作業に耐えられる学生を募集した。この年、コッホと教え子のレミュエル・マッギーは、18.1kgの牛の睾丸から20mgの物質を抽出し、去勢した雄鶏、豚、ネズミに投与すると再び男性化することを発見した。1934年にはアムステルダム大学のエルンスト・ラキュールのグループが同様の方法で牛の睾丸からテストステロンを精製したが、動物組織からヒトでの本格的な研究が可能な量のホルモンを分離することは、1930年代にヨーロッパの3つの巨大製薬企業、シェリング(ドイツ・ベルリン)、オルガノン(オランダ・オス)、チバ(スイス・バーゼル)が本格的なステロイドの研究開発を開始するまで不可能だった。
オランダのオルガノン社は、1935年5月に「精巣から採取した結晶性男性ホルモン(Testosterone)について」という論文でホルモンを初めて分離した。彼らはこのホルモンを、testicle(睾丸)とsterol(ステロール)の語幹とketone(ケトン)の接尾辞からtestosterone(テストステロン)と名付けた。構造は、グダニスク工科大学の化学研究所で、シェリング社のアドルフ・ブテナントが解明した。
その年の8月、ブテナントとハニッシュは、コレステロールからテストステロンを化学合成することに成功した。そのわずか1週間後には、チューリッヒのチバグループのレオポルト・ルジチカ(1887–1976)とA.ヴェットシュタインがテストステロンの合成法を発表した。ブテナントとルジチカは、コレステロールを基にテストステロンを半合成し、1939年にノーベル化学賞を共同で受賞した。テストステロンは、17β-ヒドロキシアンドロスト-4-エン-3-オン(C19H28O2)という、17番目の炭素原子に水酸基を持つ固体の多環式アルコールであることが判明した。これにより、合成されたテストステロンに、エステル化やアルキル化などの付加的な修飾が可能であることが明らかになった。
1930年代に、大量に使用可能で強力なテストステロンエステルが部分化学合成されたことで、ホルモンの作用を明らかにすることができるようになり、KochakianとMurlin(1936年)は、テストステロンがイヌの窒素保持量(同化作用の中心となる機序)を増加させることを示し、その後、Allan Kenyonのグループは、プロピオン酸テストステロンの同化作用とアンドロゲン作用の両方を宦官男性、少年、女性で実証することができた。1930年代初頭から1950年代までは「ステロイド化学の黄金時代」と呼ばれ、この時期の研究は急速に進展した。
他の動物種
テストステロンはほとんどの脊椎動物で観察される。テストステロンと古典的な核アンドロゲン受容体が最初に登場したのは、顎口上綱(顎のある脊椎動物)であった。 ヤツメウナギのような無顎類(顎のない脊椎動物)はテストステロンを作らず、代わりにアンドロステンジオンを男性ホルモンとして使っている。魚類では11-ケトテストステロンという少し変わった形のものが作られている。昆虫ではそれに相当するものがエクジソンである。これらのどこにでもあるステロイドがさまざまな動物に存在することは、性ホルモンが古い進化の歴史を持っている旨を示唆している。
脚注
注釈
参考資料
関連文献
- “Molecular Biology of Androgen Action: Perspectives on Neuroprotective and Neurotherapeutic Effects.”. Molecular Mechanisms of Hormone Actions on Behavior. Elsevier Inc.. (2010). pp. 1219–1246. doi:10.1016/B978-008088783-8.00036-X. ISBN 978-0-12-374939-0. https://books.google.com/books?id=Y8jxd5vu6N8C&pg=PA127
- Dowd, Nancy E. (2013). “Sperm, testosterone, masculinities and fatherhood”. Nevada Law Journal 13 (2): 8. http://scholars.law.unlv.edu/nlj/vol13/iss2/8.
- “On the effects of testosterone on brain behavioral functions”. Frontiers in Neuroscience 9: 12. (February 2015). doi:10.3389/fnins.2015.00012. PMC 4330791. PMID 25741229. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4330791/.
関連項目
外部リンク
| 視床下部 - 脳下垂体 |
|
||||||||
|---|---|---|---|---|---|---|---|---|---|
| 副腎 |
|
||||||||
| 甲状腺 |
|
||||||||
| 生殖腺 |
|
||||||||
| その他の内分泌器 |
|
||||||||
| 内分泌器でない器官 | |||||||||
| 誘導タンパク質 | |||||||||




